X Jornadas de Actualización en Medicina de Urgencias y VI Jornadas de Ecografía de la semFYC
6-7-8 de febrero de 2025
Comunicaciones: Casos clínicos
¿Pseudotromboflebitis? ¿Qué es eso? (Póster)
Ámbito del caso (Atención Primaria, servicios de Urgencias o atención domiciliaria)
Motivos de consulta
Historia clínica
Enfoque individual: antecedentes personales, anamnesis, exploración, pruebas complementarias, etc.
Mujer de 47 años con antecedentes personales de Esclerosis Múltiple (EM) sin tratamiento basal y safenectomía derecha en 2009, que refiere edema desde rodilla hasta región maleolar de MID asociado a dolor en hueco poplíteo, desde hace 4 días tras realizar el Camino de Santiago. La clínica no le recuerda a brotes previos de EM.
Exploración física: Afebril. Edema sin fóvea desde rodilla a región maleolar de MID sin eritema ni aumento de temperatura local. No lesiones cutáneas. Signo Homans negativo. Dolor a la palpación de región externa de hueco poplíteo. Movilidad y función conservada sin alteraciones sensitivomotoras.
Analítica sanguínea: hemoglobina 13,7 mg/dl, leucocitos 6.380/mm3, plaquetas 241.000/mm3 creatinina 0,95 mg/dl, dímero-D: 1,18 mg/ml
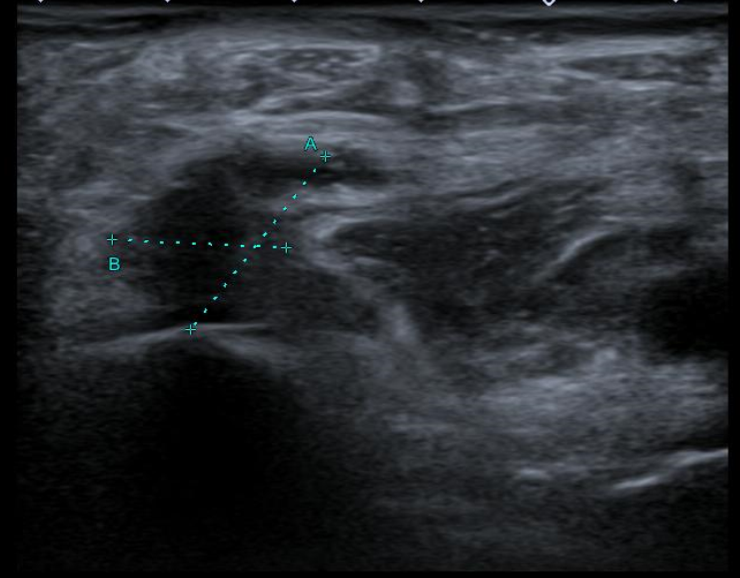
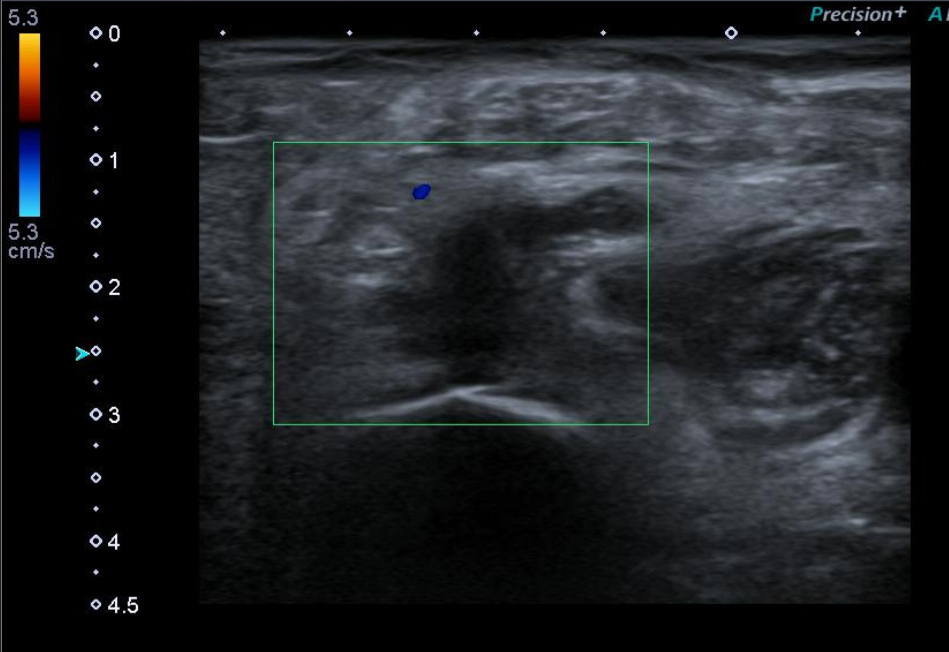
Ecografía Doppler miembros inferiores: venas permeable sin signos de TVP. En el hueco poplíteo de MID se observa una estructura anecoica de aproximadamente 17 x 14 mm (AP x T), con restos hiperecogénicos en su interior y cuyo polo inferior muestra una morfología irregular afilada, observándose láminas de líquido adyacentes. Hallazgos compatibles con rotura de quiste popliteo (de Baker).
Juicio clínico, diagnóstico diferencial, identificación de problemas
Juicio clínico: Rotura de quiste de Baker derecho.
En estas situaciones hay que hacer diagnóstico diferencial con otras entidades como celulitis, trombosis venosa profunda y complicaciones de quiste de Baker.
Tratamiento y planes de actuación.
Se indica tratamiento conservador con analgesia, reposo y rodillera sin ejes metálicos. Además se solicitó cita con Traumatología para valoración ambulatoria.
Evolución
En consulta de Traumatología (2 días después) la paciente no presentaba dolor y se indicó tratamiento fisioterápico por parte de Atención Primaria.
Conclusiones y aplicabilidad para la medicina de familia
La rotura del quiste de Baker o pseudotromboflebitis, es otra entidad a tener en cuenta ante edemas unilaterales de miembros inferiores, junto con otras entidades más frecuentes en la práctica clínica como la trombosis o la celulitis. Es importante abrir nuestro abanico de diagnósticos para realizar una elección sabia de las pruebas complementarias y del tratamiento posterior. La ecografía es el elemento clave en el diagnóstico diferencial de estas patología cuyo tratamiento es completamente diferente y en caso de fallo de diagnóstico la clínica puede evolucionar y causar mayores complicaciones.
Comunicaciones y ponencias semFYC: 2026; Comunicaciones: Casos clínicos. ISSN: 2339-9333
Autores
Martínez Rodríguez, AndreaHospital Universitario de la Princesa. Madrid
Fernández Vallina, Claudia María
Hospital Universitario de la Princesa. Madrid





